Fejfájás és érgyulladás?
2018.08.15.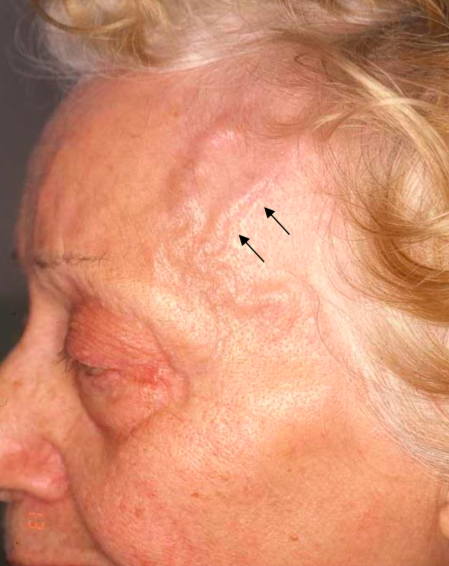
A beteg halántéktáji lelete: a halántéki artéria szegmense, előemelkedő, csomós, tapintásra érzékeny
Az érgyulladásokat aszerint osztályozzuk, hogy milyen nagyságú erek érintettek. A nagy és középnagy erek érintettsége esetén nagyér vasculitisről beszélünk, melynek legismertebb formája az Óriássejtes arteritis (GCA). A óriássejtes arteritis két megjelenési formája: a „kraniális” - és a nagyér - GCA. A kraniális GCA a koponyaereket, leggyakrabban a halántéktáji artériát és annak ágait érinti, ilyenkor szinonimaként temporalis arteritisről beszélünk, és ez az a forma, mely a jellegzetes fejfájást okozza. A másik forma, a nagyér - GCA a törzs és a végtagok nagy - és középnagy ereinek gyulladásával jár.
Az óriássejtes arteritis diagnózisát az amerikai reumatológiai társaság (ACR) által kifejlesztett kritériumok alapján állítjuk fel. Az 1990-es kritériumrendszer felülvizsgálata, új kritériumok kidolgozása folyamatban van. A kórismézés során nagyon fontos a hasonló panaszokkal, tünetekkel jelentkező tumorok, infekciók és az egyéb autoimmun betegségek kizárása, ez mindenképpen szakorvosi feladat!
A GCA az idősebb életkorban, jellemzően az 50. életév után kezdődik. Talán ugyanazon idősebb korosztály érintettsége az egyik magyarázat arra, hogy az óriássejtes GCA gyakran társul polymyalgia rheumaticaval (olvassa következő posztunkat: „PMR”).
A GCA kialakulásában több tényező játszik szerepet, ilyenek a hajlamot meghatározó örökletes gének és a betegség kifejlődéséhez szükséges környezeti - fertőző és nem-fertőző - ágensek, többek között a UV sugárzás. A kórfolyamatban ma nagy hangsúlyt kap a szöveti tolerancia védelme. A szöveti tolerancia védelmét a programozott sejthalálért felelős sejtfelszíni molekula és annak párja, a kettő egyensúlya biztosítja. A rendszer egészségesekben negatív -, hyperimmunitás esetén fokozott jelet kap. GCA érfalban a sejtfelszíni molekula nagyobb számban mutatható ki. Daganatos betegségek kezelésében alkalmazott un. „immune check-point” gátlók szövődményeként pedig PMR/GCA tünetek lépnek fel.
Az óriássejtes arteritis jellegzetes tünete, hogy a betegnek (legtöbbször) hirtelen heves és kétoldali halántéktáji fejfájása lesz, a halántéktáji artéria kiemelkedő, nyomásérzékeny, csomós tapintatú és pulzációja csökkent, vagy pulzációt nem tapintunk (75-90%). A fejfájás a koponya más területein is megjelenhet, de mindig egy regióra terjed és újkeletű. A hirtelen fellépő látászavar a legsúlyosabb, maradandó féloldali vakságot okozhat, de jelentkezhet látótérkieséssel vagy kettőslátással is. Gyakori a hajas fejbőr fájdalma -esetleg elhalása (33-50%) és a rágáskor/nyeléskor görcsös fájdalom (50%). Az értünetekkel együtt súlyos általános tünetek lépnek fel (33-66%), a beteg nagybeteg benyomását kelti, rossz a közérzete, láza-hőemelkedése lehet és fogy. Előfordul, hogy az általános tünetek értünetek nélkül jelennek meg, ilyenkor ismeretlen eredetű lázról beszélünk, a diagnózis szinte lehetetlen. A laboratóriumi paraméterek nagyfokú szisztémás gyulladásra utalnak (extrem gyorsult vérsejtsüllyedés, magas CRP érték). Ízületi tünetek (ízületi fájdalom és/vagy duzzanat), az esetek 50%-ban polymyalgia rheumatica társulhat (l. következő blog).
A panaszok/tünetek hátterében az érfal gyulladása következtében létrejött érszűkület-értágulat áll, melyhez vérrögképződés társulhat, mindez pedig vérellátási hiányt -iszkémiát, következményes szövetelhalást okozhat. A panaszok, tünetek az érintett verőér/visszér vérellátási területének megfelelően jelentkeznek, „iszkémiás” fájdalom lép fel, eleinte csak mozgásra/terhelésre, később nyugalomban is.
Az óriássejtes arteritis kórisméje, mint már említettük, az 1990-es Amerikai Reuma Kollégium által elfogadott kritériumokra épül, ezek 1. az idősebb életkori kezdet (≥ 50év), 2. az újonnan jelentkező fejfájás, 3. a halántéktáji artéria érzékenysége -csökkent pulzációja, 4. a gyorsult vérsejtsüllyedés, 5. a kórjelző szövettan. A kórisméhez 3 kritérium szükséges. A GCA diagnózisa tehát csak klinikai kritériumok alapján is lehetséges, biztos diagnózist azonban ma is a szövettan ad.
Típusos esetben a halántéktáji artériából veszünk szövetmintát, biopsiát (TAB), a szövettan óriássejteket (innen az óriássejtes arteritis elnevezés), az érfal gyulladásos sejtes beszűrődését és a normál szerkezet feltöredezését mutatja. A halántéki artéria ultrahangos (UH) vizsgálatát egyre többen alkalmazzák, ez a szövettanhoz hasonló eredményt ad, az artériafalban lévő gyulladásos szövetszaporulatot és a beszűkült érlument a „halo-jel” mutatja.
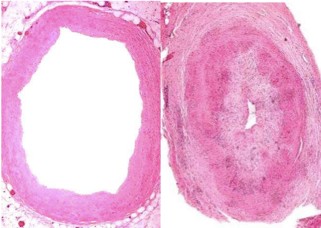
A halántéki artéria szövettana: a jelentősen beszűkült érlumen, a koncentrikusan magvastagodott érfallal körülvéve
Mindkét eljárásnak vannak előnyei és hátrányai. A TAB korai diszkrét elváltozások kimutatására is alkalmas. Az UH nem invazív és azonnali eredményt ad, erre alapozva külföldön már „Sürgősségi Klinikák” alakultak, a GCA súlyos szövődményeit, így az irreverzibilis vakság előfordulását jelentősen csökkenteni lehetett.

A halántéki artéria UH lelete, a halo jel: a beszűkült érlumen (piros) körül a megvastagodott érfal echoszegény (fekete)
Újabban a diagnosztikában egyéb modern képalkotók is szóbajönnek. Ha nem a halántéktáji artéria érintett mágneses rezonancia vizsgálatot (MRI) végzünk, illetve ha az óriássejtes arteritis nem a koponya, hanem a törzs és a végtagok nagy- és középnagy ereit érinti PET/CT végzése javasolt.
Ezek a vizsgálatok alkalmasak az artérialumenben és az artériafalban létrejött elváltozások kimutatására. Az artérialumen lehet szűkült vagy tágult, az artériafal a gyulladás miatt megvastagodott és aktívan zajló folyamat esetén kontrasztot halmoz. A PET/CT már igen korán jelez, a vascularis gyulladással járó fokozott glukózfelvételt jeleníti meg.
A GCA kezelésében ma is glukokortikoid (GC vagy steroid) az első választás. A kezelést azonnal el kell kezdeni. A kellő időben elkezdett GC kezelés jelentősen csökkenti a súlyos szövődmények, a látás elvesztésének kockázatát. Általában methylprednizolont adunk, napi 40-60 mg adaggal kezdünk, melyet óvatosan fokozatosan csökkentünk. A kezelés hosszútávú, a GC adása általában 1,5-2 éven át szükséges. Idő előtt csökkentett, illetve leállított GC esetén a folyamat fellángol.
A GC hosszútávú mellékhatásait jól ismerjük, ezek az elhízás, a csontritkulás, magas vérnyomás, cukorbetegség, a szemen hátsófali szürkehályog, hogy csak a legismertebbeket említsük. A GC adag spórolása céljából már az összes klasszikusként ismert bázisszert kipróbálták, sajnos csekély eredménnyel. Szakmailag, GC-ra nem megfelelően reagáló esetben, a metotrexat kipróbálása van elfogadva.
Újabban a modern biológikumokkal próbálkoznak. Áttörést a „GIACTA” nemzetközi vizsgálat hozott, melyben az IL 6receptor gátló tocilizumab-ról (TCZ) igazolódott, hogy a szer alkalmazásával tartós GC-mentes remisszió érhető el GCA-ben, súlyos mellékhatás előfordulása nélkül. A vizsgálatról először a 2016-os washingtoni Amerikai Reumatológiai Kongresszuson számoltak be (előző posztunkat erről itt olvashatja).
A TCZ-t azóta az amerikai (FDA) majd az európai gyógyszerügynökség (EMA) is törzskönyvezte GCA kezelésére. A szer Magyarországon is törzskönyvezve van GCA kezelésére. Nagyon drága, de egyedi kérelem jóváhagyásával a NEAK 100%-ban támogatja.
Kiegészítő kezelésként a Bemer fizikai érterápiát (részletesebben a kezeléséről itt írtam) ebben az érbetegségben se felejtsük!







